
当心脏血管被 “疏通” 后,很多人以为就能高枕无忧了,但冠状动脉介入术后的再狭窄问题,却像一颗潜在的 “定时炸弹”,让人忧心忡忡。今天,我们就来深入了解这个问题,并看看如何为术后心脏健康 “把关”。
一
什么是冠状动脉介入术后再狭窄?
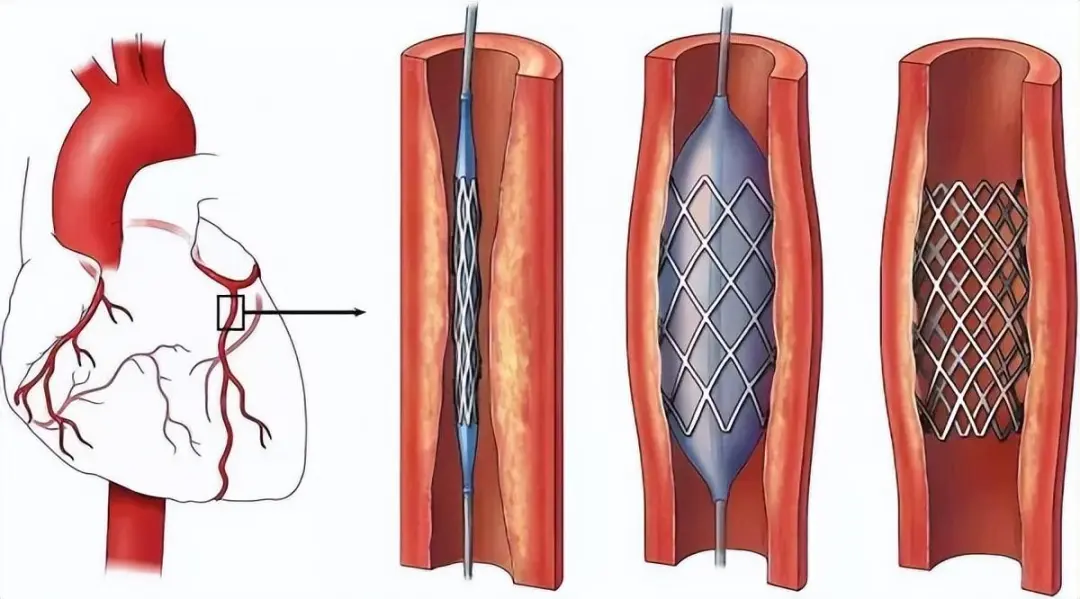
简单来说,再狭窄是血管对介入治疗造成的损伤进行 “过度修复” 的结果。就像皮肤割伤后会结疤,血管被撑开或放入支架后,修复过程有时 “用力过猛”,导致血管腔再次变窄。
二
再狭窄发生的核心机制
再狭窄的发生是个复杂过程,涉及多个阶段:
1. 血管壁损伤:球囊扩张会造成内皮细胞脱落、内皮下组织暴露甚至血管壁中层撕裂;支架植入除了球囊扩张的损伤,还会因金属异物引起局部持续物理刺激和炎症反应。
2. 炎症反应:血管损伤后,血小板聚集形成临时 “盖子” 并释放信号分子,召唤炎症细胞迁移到损伤部位,这些炎症细胞在清除碎片的同时,会释放更多促进细胞增殖和迁移的因子。
3. 平滑肌细胞激活、迁移与增殖:这是再狭窄最核心的环节。血管中膜层的平滑肌细胞在炎症因子和生长因子刺激下被激活,改变形态并获得迁移能力,迁移到血管内膜层后大量增殖,还会合成并分泌大量细胞外基质。
4.新生内膜增生:迁移、增殖的平滑肌细胞和其分泌的细胞外基质在内膜层堆积,形成厚厚的新生内膜,就像血管壁内部的 “疤痕” 或 “肉芽”,占据血管腔空间,导致管腔再次狭窄。
5.血管重塑:血管外膜层收缩或整个血管在损伤愈合过程中发生负性重构,也会加重再狭窄。
三
再狭窄发生的时间
再狭窄通常不是手术后立即发生的,主要发生在术后 1 个月到 1 年内,3-6 个月是高峰期,此时血管损伤修复、平滑肌细胞增生最为活跃。1 年以后再狭窄的发生率就很低了。
四
再狭窄发生的危险因素
1. 患者因素:糖尿病、高血压、高血脂、慢性肾脏病、吸烟、遗传因素等都会增加再狭窄的风险。
2. 病变因素:长病变、小血管病变、分叉病变、慢性完全闭塞病变、静脉桥血管病变以及曾经发生过再狭窄的部位,再次治疗后再狭窄风险更高。
3. 手术操作因素:支架扩张不全、贴壁不良,支架覆盖不完全,支架重叠过多,球囊 / 支架选择不当,手术中血管内膜严重撕裂或夹层等,都可能导致再狭窄。
五
预防再狭窄,多管齐下
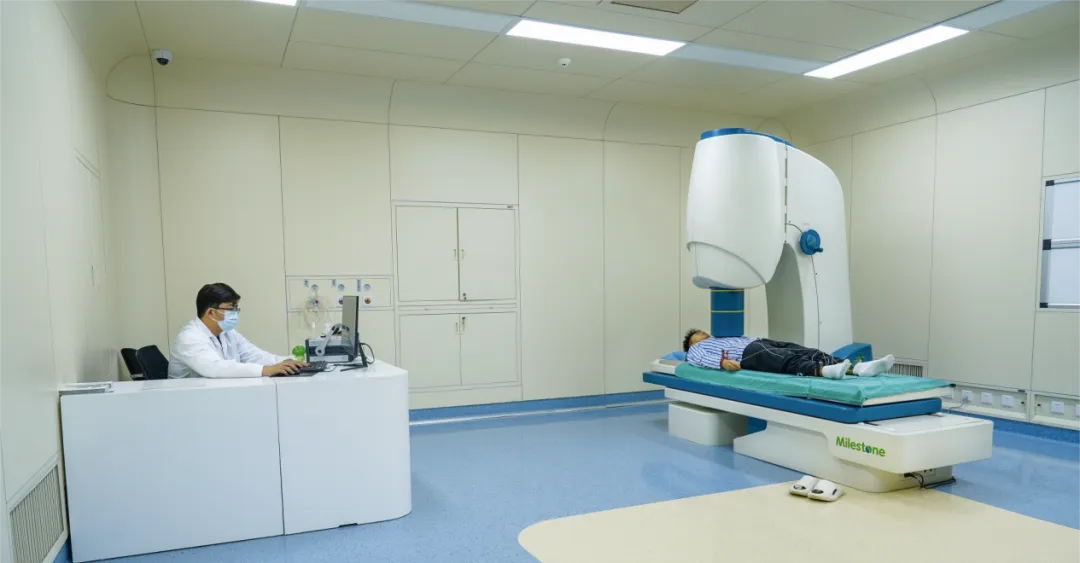
超导心磁图检查
超导心磁图检查作为一种先进的无创心脏检查技术,为冠状动脉介入术后的随访带来了新的希望。它通过检测心脏的磁场变化来评估心脏功能,具有以下优势:
无创安全:不需要注射造影剂,没有辐射,对身体没有创伤,适合长期反复检查。
高精度:能够灵敏地检测到心肌缺血等早期异常,有助于在再狭窄早期就发现问题。
全面评估:可以全面了解心脏的电生理和功能状态,为医生提供更丰富的信息。
在冠状动脉介入术后的随访中,超导心磁图检查可以作为一种重要的补充手段。尤其是对于那些不适合进行有创检查或对辐射有顾虑的患者,它能在术后的关键时期(如 3-6 个月的高峰期)及时监测心脏状况,帮助医生判断是否出现再狭窄,以便尽早采取干预措施。
严格药物治疗
服用抗血小板药物(如阿司匹林、氯吡格雷等)预防支架内血栓,通常双联服用至少 1 年;服用他汀类降脂药物,降低低密度脂蛋白胆固醇,同时发挥稳定斑块、抗炎等作用;根据情况服用降压药、降糖药等控制其他危险因素。
健康的生活方式
戒烟、坚持低盐低脂饮食、规律运动、控制体重、管理压力等,都有助于维持血管健康,降低再狭窄风险。
定期随访
按医嘱定期门诊复诊,监测血压、血糖、血脂等指标,如有胸痛等症状复发,及时就医。
冠状动脉介入术后再狭窄虽然是一个需要警惕的问题,但通过了解其原因、危险因素,借助现代医疗技术(如药物洗脱支架和超导心磁图检查)以及积极的预防措施,我们可以有效降低其发生风险,守护心脏健康。让我们一起重视术后管理,为心脏筑起坚实的 “防护墙”。
